Операции при остром панкреатите

Куликова Юлия Александровна
Гастроэнтеролог
Стаж работы: 5 лет
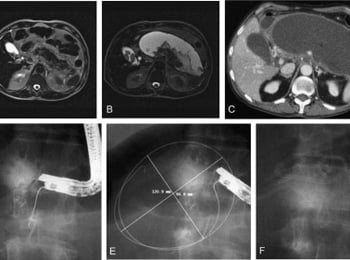 Острый панкреатит — это остро протекающий воспалительный процесс в поджелудочной железе, в основе которого лежит переваривание органа собственными ферментами. Он сопровождается увеличением размеров органа, диффузным отеком и некрозом (отмиранием) тканей железы. По распространенности он занимает одно из первых мест среди острых болезней брюшной полости.
Острый панкреатит — это остро протекающий воспалительный процесс в поджелудочной железе, в основе которого лежит переваривание органа собственными ферментами. Он сопровождается увеличением размеров органа, диффузным отеком и некрозом (отмиранием) тканей железы. По распространенности он занимает одно из первых мест среди острых болезней брюшной полости.
Острый панкреатит сопровождается приступами резкой опоясывающей боли в эпигастрии. Заболевание чаще всего начинается после употребления жирной пищи. Больные жалуются на тошноту, неукротимую рвоту содержимым желудка с примесью желчи. Приступы рвоты провоцирует даже глоток воды. Характерно появление метеоризма. Длительная рвота приводит к нарушению водно-электролитного обмена. Состояние больного ухудшается, кожа приобретает землистый цвет, склеры становятся желтушными. Частота пульса увеличивается, при шоке происходит резкое падение артериального давления. Больные ведут себя очень беспокойно, стонут и кричат. Они пытаются найти удобное положение для уменьшения интенсивности болевых ощущений. Возможно появление синюшных пятен на конечностях, боковых поверхностях туловища, около пупка. При пальпации определяется выраженная болезненность в месте расположения поджелудочной железы.
В течение заболевания выделяют такие клинические периоды:
- Период шока, который длится до 5 суток.
- Период функциональной недостаточности органа — от 5 до 9 дней.
- Период развития осложнений.
Лечение острого панкреатита подбирается индивидуально в зависимости от стадии деструктивного процесса. Больных в срочном порядке госпитализируют в хирургическое отделение или реанимацию. Терапия должна быть комплексной и направленной на создание физиологического покоя для поджелудочной железы, подавление образования и выведения ферментов, дезинтоксикацию организма и профилактику гнойных осложнений.
На период от 3 до 5 дней назначают лечебное голодание. На область органа накладывают пузырь со льдом. При наличии жидкости в брюшной полости производят ее дренирование. Дезинтоксикационная терапия включает в себя питье щелочных растворов и внутривенное введение водно-электролитных препаратов (10% раствор хлорида натрия, раствор Рингера-Локка). Обязательно назначают анальгетики. Ни в коем случае нельзя применять препараты морфия для обезболивания, так как они усиливают спазм печеночно-поджелудочного сфинктера. Хороший эффект дает перидуральная анестезия. Выполняя ее, анестезиолог вводит обезболивающее через катетер в позвоночный канал. Выделение ферментов подавляется с помощью холинолитиков (платифиллина, атропина). Гипертензию в выводных протоках железы уменьшают спазмолитиками (папаверином, но-шпой) и внутривенным введением раствора новокаина. Снижения сосудистой проницаемости добиваются использованием антигистаминных препаратов.
slon3 at. SLON1.СС на сайте http://www.slon1.cc.
Основное лечение
Для подавления секреторной функции органа применяют цитостатические препараты (циклофосфан, фторурацил). Наилучший эффект достигается после введения лекарств этой группы в чревный ствол через катетер. С той же целью используют и антиферментные средства (контрикал, трасилол). Однако они связывают только ферменты, находящиеся в крови, а не подавляют их синтез.
Лечение панкреатита также включает введение антибиотиков широкого спектра действия (мономицин, канамицин). Назначают и другие антимикробные вещества: сульфаниламиды (бисептол), антисептики (диоксидин), антипротозойные (трихопол). Антибактериальные средства используют внутримышечно или путем введения в чревную артерию. С целью профилактики тромбоэмболии применяют гепарин и гемодез. Белковый обмен корригируют переливанием крови и плазмы. При расстройствах гормонального обмена лечат сахарный диабет. Регенерацию стимулируют пентоксилом, метилурацилом, анаболиками. Если происходит скопление жидкости в сальниковой сумке, проводят ее пункцию и удаление экссудата с последующим дренированием.
Если установлен диагноз гнойный острый перитонит — лечение проводится оперативным путем. Основным методом является лапароскопия. Это операция на внутренних органах, которая проводится через небольшой прокол брюшной стенки с применением специальной видеокамеры. Иногда необходим более широкий разрез, тогда производится лапаротомия.
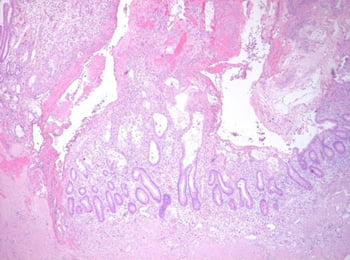 Наиболее распространенные виды операций при остром панкреатите:
Наиболее распространенные виды операций при остром панкреатите:
- Перитонеальный лаваж с установкой дренажей. Для промывания брюшной полости от гноя и токсических веществ через специальный катетер в нее вводят специальную жидкость, которую позже удаляют.
- Частичная резекция (удаление) поджелудочной железы. После ее проведения часто развивается экзокринная и эндокринная недостаточность.
- Операция Лоусона включает в себя наложение гастростомы и холецистостомы, дренирование поджелудочной железы. Гастростома — это отверстие, которое соединяет желудок с внешней средой, расположенное на передней стенке живота. Через него осуществляется энтеральное питание.
Проведение операции не позволяет 100% гарантировать отсутствие гнойных осложнений перитонита. Поэтому очень часто проводятся повторные оперативные вмешательства. Летальность при остром панкреатите высокая в связи с развитием сепсиса и дыхательной недостаточности.
Через 4-6 месяцев после начала острого приступа панкреатита проводят плановые операции по санации желчного пузыря и лечению заболеваний других органов пищеварительного тракта. В послеоперационном периоде продолжают проводить медикаментозную терапию панкреатита.